Temas Médicos y de Nutrición Clínica
La Tiroiditis, causa de deficiencia de la glándula tiroides
Dr. Manuel E. Piza
Mucha más frecuente de lo que se piensa, es la causa más importante de pérdida de la función de la glándula tiroides, esencial para nuestra vida
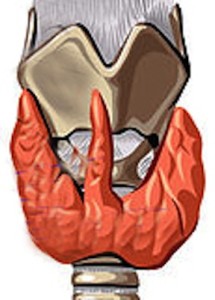
La glándula tiroides es un órgano en forma de H que se localiza en la parte anterior del cuello y que controla el funcionamiento de todo nuestro organismo
El principal producto que se requiere para el funcionamiento adecuado de la tiroides es el yodo o yoduro, que se ingiere en los alimentos o por medio de la SAL YODADA y que es concentrado por la glándula tiroides convirtiéndolo a yodo orgánico por acción de una enzima que se llama “peroxidasa tiroidea”. Luego ese yodo se incorpora a la tirosina (un aminoácido producido por el cuerpo a partir de las proteínas ingeridas) y se une a la “tiroglobulina intrafolicular” que es una proteína contenida dentro de los folículos tiroideos formando una sustancia conocida como “coloide” y que es la que almacena las hormonas tiroideas para liberarlas a la circulación de acuerdo a como se necesiten.
En el proceso de producción de las hormonas activas, la tirosina es yodada una vez para formar la “monoyodotirosina” o dos, dando la “diyodotirosina” las cuales posteriormente se acoplan de dos en dos para formar las hormonas activas “tetrayodotironina” conocida también como Tiroxina, “LEVO-TIROXINA” o “T4” (hormona de acción lenta y larga duración y que es la que se utiliza más frecuentemente como medicamento para tratar la insuficiencia tiroidea) y la “triiodotironina” a la que se le llama “T3” que es una hormona de acción más rápida y menor duración que también se utiliza en ciertos medicamentos para el control tiroideo, aunque con menos frecuencia.
La T3 en el interior de la glándula tiroides se puede producir también haciendo que la T4 pierda un átomo de yodo por medio de un proceso que conocemos como “monodesyodación del anillo externo de la T4” por acción de la “5′-desyodasa tipo I”. Finalmente, la tiroglobulina es, como ya dijimos, una glucoproteína que contiene T3 y T4 en su matriz, es captada por el folículo en forma de gotitas de coloide por las células tiroideas, de donde son separadas las hormonas por efecto de las “LISOSIMAS” para liberarlas a la sangre.
Todas las reacciones necesarias para la formación de T3 y T4 son influidas y controladas por la “HORMONA ESTIMULANTE DE LA TIROIDES”, llamada también tirotropina o “TSH”, producida por la “HIPÓFISIS” y el “HIPOTÁLAMO” en el cerebro (que son los centros neuro-hormonales que controlan la producción de hormonas en todo el cuerpo). Entonces los mecanismos de control para la producción de hormona tiroidea en condiciones normales son:
1.- La secreción de TSH por la hipófisis y
2.- La concentración sanguínea de yodo y de hormonas tiroideas actúa tanto sobre la hipófisis como sobre la misma tiroides para frenar (si hay mucho yodo u hormonas) o estimular si por el contrario la concentración de yodo o de hormonas es baja.
Esta concentración baja de yodo en la sangre es la causa más frecuente de BOCIO o crecimiento de la glándula tiroides en los países pobres con el llamado “BOCIO ENDÉMICO” que ocurre en poblaciones alejadas del mar o en las montañas (fue muy frecuente en Suiza en los tiempos antiguos) en las que se come poco yodo por falta de sal marina o de productos del mar. Hoy en día la mayor parte de los países han controlado este bocio por medio de la adición de yodo a la sal en la llamada SAL YODADA.
La T3 es posiblemente la yodotironina metabólicamente activa y en las “células blanco” o sea en las células del cuerpo en que actúan las hormonas tiroideas, la T4 debe convertirse en T3 para que haga efecto.
Como vimos, el aumento de los niveles de hormonas tiroideas libres (T4 y T3) inhibe la secreción hipofisaria de TSH, mientras que la disminución de los niveles de T4 y T3 produce un aumento de la liberación de TSH por la hipófisis y, por lo tanto, estimula a la glándula tiroides para producir o liberar más hormonas y para aumentar tanto la captación de yodo como su tamaño.
De esa manera el sistema se mantiene permanentemente compensado (MIENTRAS LAS COSAS FUNCIONEN NORMALMENTE). Si hay periodos en que el yodo escasea o en que la cantidad de hormona disminuye y otros en que las cosas son normales, posiblemente se produzca el llamado BOCIO MULTI-NODULAR en que hay crecimiento de la glándula en forma irregular formando pelotas que alternan con otras partes de la glándula que son normales. Este era muy frecuente en países como Costa Rica antes de empezar a incluir en forma obligada, el yodo en la sal.
Para terminar de complicar las cosas, la misma secreción de TSH está influida por la hormona liberadora de tirotropina (TRH), un péptido de 3 aminoácidos sintetizado en el hipotálamo, la cual es liberada hacia el sistema portal situado entre el hipotálamo y la hipófisis.Éste se une a un receptor de TRH específico en las células tirotrópicas de la hipófisis anterior y origina la liberación posterior de TSH. La regulación exacta de la síntesis y la liberación de TRH no se han aclarado completamente, aunque ciertamente las hormonas tiroideas desempeñan una función en ella.
Como se puede ver, el sistema es muy complejo y requiere una regulación muy fina para funcionar adecuadamente. Nosotros somos capaces de detectar “CAMBIOS MAYORES” en el funcionamiento tiroideo pero es muy probable que muchas personas tengan pequeñas alteraciones que producen enfermedades llamadas “sub-clínicas” y que no somos capaces de detectarlas.
En primer lugar vamos a hablar de la TIROIDITIS o “inflamación tiroidea” que comprende un conjunto de enfermedades de diferentes orígenes y con diferentes enfoques y tratamiento. Sus causas pueden ser desde Desconocida, hasta infecciosas o las llamadas “AUTOINMUNES” en que, por una broma macabra de la naturaleza humana, el sistema inmunológico que está diseñado para protegernos de la invasión de organismos extraños y para destruir las células y productos dañados en nuestro cuerpo se “VUELVE LOCO” y empieza a atacar los tejidos normales del cuerpo produciendo enfermedades. De hecho esta es la forma más frecuente de tiroiditis en la práctica clínica.
La tiroiditis de Hashimoto, la tiroiditis posparto y la tiroiditis esporádica no dolorosa tienen una base autoinmune y en ellas se encuentran altos niveles de anticuerpos antitiroideos, o sea que es desencadenada, según algunas teorías, por un virus con una proteína similar a la tiroglobulina u a otras proteínas tiroideas o, en mujeres, por la acumulación de células fetales en el tiroides materno durante el embarazo.
Hay importantes factores ambientales, como el tabaquismo que se asocian con mayor incidencia de esas enfermedades y se ha sugerido que la dieta baja en yodo (contrario a lo que se creía) puede tener un efecto protector o sea que se produzca menos frecuentemente la tiroiditis.
Todas las tiroiditis autoinmunes atraviesan una fase de tirotoxicosis o sea que durante el periodo inicial hay “EXCESO DE PRODUCCION TIROIDEA O HIPERTIROIDISMO” la cual es poco sintomática y generalmente pasa desapercibida pero en la que podemos encontrar una disminución de la concentración de TSH y elevación de T3 y T4 (T4 característicamente más elevada que T3, reflejando la proporción de hormona acumulada en el tiroides. – gracias a Dios hoy en día hay medios de laboratorio muy precisos para medir esas hormonas y deben emplearse más frecuentemente para detectar cambios que muchas veces no se pueden diagnosticar clínicamente-).
Al agotarse la reserva de hormonas de la glándula se llega a una fase hipotiroidea, con elevación de la TSH y normalización de la T4 inicialmente (hipotiroidismo subclínico), para descender posteriormente a cifras compatibles con el hipotiroidismo clínico o sea la deficiencia de tiroides con todos sus síntomas incluyendo el aumento de peso. Los descensos de T3 se producen más lentamente, y es su disminución por debajo de los valores normales la que va a determinar la aparición de los síntomas clásicos de hipotiroidismo.
Se calcula que la Tiroiditis de Hashimoto es la causa más frecuente de hipotiroidismo en las zonas donde no existe déficit dietario de yodo y los síntomas de hipotiroidismo suelen ser el motivo de su diagnóstico. Es frecuente su asociación con otras enfermedades autoinmunes.
Característicamente hay un pequeño bocio, firme, irregular y no doloroso al tacto con sensación de plenitud en la garganta y los anticuerpos anti-TPO (anticuerpos antiperoxidasa) son positivos en el 90% de pacientes y los antitiroglobulina en un 20 a 50%. La Velocidad de Sedimentación Globular (un examen que usamos para determinar la presencia de inflamación anormal en el cuerpo) es normal o casi normal y el ultrasonido o ecografía muestra una glándula hipoecogénica sin nódulos.
¿Cuáles son los síntomas clínicos de la tiroiditis?
No hay ningún síntoma que sea exclusivo de la tiroiditis. Si la tiroiditis causa daño y destrucción lenta y crónica de las células tiroideas, resultando en una caída en los niveles de hormona tiroidea en la sangre, los síntomas resultantes serán los del hipotiroidismo. Los síntomas típicos del hipotiroidismo incluyen fatiga, aumento de peso, estreñimiento, piel seca, depresión, trastornos menstruales y poca tolerancia al ejercicio. Este sería el caso de los pacientes con tiroiditis de Hashimoto. Si la tiroiditis causa daño y destrucción rápida de las células tiroideas, la hormona tiroidea que normalmente se encuentra almacenada en la glándula se escapa aumentando los niveles de hormona tiroidea en la sangre, produciendo síntomas de tirotoxicosis, que son similares al hipertiroidismo y esos síntomas con frecuencia incluyen ansiedad, insomnio, palpitaciones (frecuencia cardíaca rápida), fatiga, pérdida de peso e irritabilidad. Esto se ve en los pacientes con la fase tóxica de la tiroiditis subaguda no dolorosa, y la tiroiditis del post-parto. Los síntomas de tirotoxicosis e hipertiroidismo son idénticos, ya que ambas afecciones son el resultado de niveles altos de hormona tiroidea en la sangre. En el caso de la tiroiditis, se utiliza el término tirotoxicosis, ya que la glándula no está hiperactiva. En la tiroiditis subaguda no dolorosa y la tiroiditis del post-parto, la glándula tiroides con frecuencia queda sin hormona tiroidea a medida que la inflamación continúa, lo cual conduce a una caída en los niveles de hormona tiroidea en la sangre y a los síntomas de hipotiroidismo. En la tiroides llamada subaguda (que es de causa posiblemente viral), pueden sufrirse dolores en el cuello y opresión con dificultad para respirar o hablar.
El tratamiento de la tiroiditis es INESPECIFICO y se basa en tres cosas:
1- Control del dolor por medio de analgésicos y rara vez con esteroides cuando es muy severo
2- Tratamiento de la hipo o hiper función de la glándula por medio de MEDICAMENTOS ANTI-TIROIDEOS u HORMONA TIROIDEA SUPLEMENTARIA (T3 o T4). Y
3- Rara vez cirugía cuando el bocio es muy grande, cuando hay sospecha de malignidad o cuando hay compresión de las estructuras del cuello.
Una vez el hipotiroidismo está establecido debe tratarse con hormona tiroidea a dosis sustitutiva: 50 microgramos diarios inicialmente (25 si la edad es avanzada o hay enfermedades cardiovasculares o consuntivas o niveles previos muy bajos de T4 libre) aumentando 25 mcrgr/ día cada 15 a 30 días según los mismos criterios, hasta 75-100 micrgr/día, ajustándose posteriormente según controles que deben dilatarse al menos 2-3 meses desde el inicio del tratamiento ya que las respuestas son lentas y llegando a un máximo de 200 a 300 microgramos diarios.
Si se observa un nódulo tiroideo debe ser estudiado mediante PAAF (PUNCIÓN Y BIOPSIA CON AGUJA FINA) a fin de descartar carcinoma tiroideo o linfoma (raro, pero con un riesgo relativo en este tipo de tiroiditis)
En la tiroiditis posparto que se presenta hasta en un 10% de embarazadas aunque no suele ser diagnosticada por ser poco sintomática y casi siempre desaparece espontáneamente.