Una extraña Epidemia
Los paleontólogos hablan de una primera etapa paradisíaca, entre el final de la Edad de Piedra y el inicio de lo que llamamos «civilización» (desde unos 15 mil a seis mil años). Un bosque tropical rodeaba el mundo. Había una gran abundancia de alimentos de origen animal y vegetal y el homo tenia suficientes armas e inteligencia para proveerse de ellos en forma abundante, pero no sin realizar un gran esfuerzo físico para conseguirlo Al inicio de la especie, varios millones de años atrás, se produjo una mutación cromosómica fundamental en la que los 24 pares de los primates PRE-HOMÌNIDOS como los gorilas, el chimpancé y otros, se redujo a los 23 de los humanos con la UNIÓN del cromosoma 2 y 3 en uno solo y así comenzó el aislamiento genético o sea el nacimiento de una nueva especie y, no sabemos como, esa mutación determinó el crecimiento del cerebro en forma exponencial, la aparición de una mano hábil y totalmente prensil con oposición del pulgar a todos los otros dedos, la posibili dad de caminar erguidos (aunque dice Darwin que eso no fue una ventaja sino un cambio «cool»)
dad de caminar erguidos (aunque dice Darwin que eso no fue una ventaja sino un cambio «cool»)  Además se redujeron los caninos facilitando la masticación pero dificultando el desgarrar la carne por lo que el fuego favoreció a los humanos suavizándola y haciendo posible su conservación.
Además se redujeron los caninos facilitando la masticación pero dificultando el desgarrar la carne por lo que el fuego favoreció a los humanos suavizándola y haciendo posible su conservación.
Además del crecimiento del cerebro, es importante reconocer que los animales superiores desarrollaron, posiblemente muchos millones de años atrás, la capacidad de producir y responder a unas sustancias fundamentales en el metabolismo a las que llamamos HORMONAS que son producidas o controladas por una pequeña glándula en la base del cerebro: LA PITUITARIA o HIPOFISIS. llamada así por uno de los humores que preconizaban los griegos (Hipócrates) LA PITUITA o cierto tipo especial de flema que era lo que lo antiguos pensaben que se producía en esa pequeña glándula.
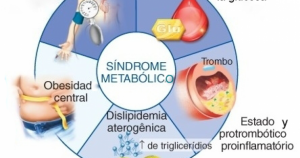
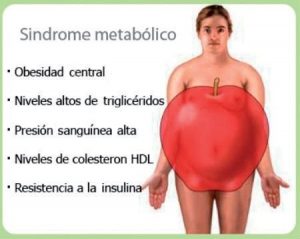
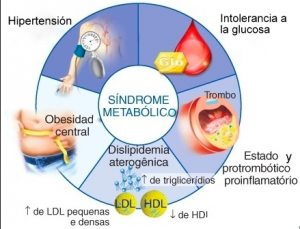
Las hormonas son fundamentales para el control del metabolismo y muy posiblemente son la causa de la aparición de LA OBESIDAD considerada la peor epidemia del siglo 21.
La humanidad progresó por muchos siglos mejorando progresivamente su condición física y nutricional y logrando, poco a poco, combatir las enfermedades y superar las plagas que cayeron encima de ellos.
El siglo 21 ha visto la aparición de esta extraña epidemia. La historia nos habla de muchas veces en que la humanidad se ha enfrentado a plagas de diferente tipo algunas, como la famosa peste negra y posiblemente la de sarampión y otras enfermedades que trajeron los españoles a América, fueron devastadoras y arrasaron con una muy buena parte de la población existente en esos tiempos.
Sin embargo, lo constante en esas epidemias fue su inicio y también su final. El ser humano mejoró su inmunidad contra esos ataques y logró sobrepasar esas etapas volviendo a un estado óptimo de salud, lo cual parece estar ocurriendo incluso con el SIDA, la epidemia más famosa del siglo 20.
Esta vez la cosa es diferente; no se trata del SIDA, EBOLA o del DENGUE o cualquier otra enfermedad que ataca a la especie humana desde afuera, sino que se trata de una epidemia causada por la misma especie humana y que no puede ser combatida con medicamentos o con mejoras en la inmunidad. Simplemente es una epidemia imparable y posiblemente progresiva hasta que acabe con una buena parte de la especie.
Es la epidemia de OBESIDAD.
En el año 1900 un estudio del gobierno de los Estados Unidos nos informa que un 5% de la población de ese momento tiene falta de peso y algún grado de desnutrición y dice que el 94% restante tiene un peso adecuado, y menciona solamente como anécdota el factor obesidad que afecta a un 1% de la población pero que no se consideraba anormal. No se encuentran artículos académicos que se refieran a ella como un problema de salud.
En los ciento y pico de años que han transcurrido desde esa época, el consumo de azúcar se ha duplicado en la población occidental y el de grasa se ha incrementado en un 50% pasando de un promedio de 1800 Calorías diarias a más de 3500 y esto posiblemente se deba a tres factores:
- La comida se volvió barata (factor económico)
- Las máquinas sobre todo las pequeñas, sustituyeron al menos el 40% del esfuerzo humano
- El negocio de la alimentación se convirtió en uno de los más importantes de la economía mundial con una publicidad enorme, anti-ética y descontrolada.
Con cifras conservadoras, la O.M.S. ha situado la condición actual del mundo en un 37% de obesidad y en los países occidentales, entre un 40 y un 52% incluyendo personas que presentan sobrepeso con Índices de Masa Corporal superior a 27 y personas con obesidad franca con IMC superior a 33.
El sobrepeso en el mundo llega actualmente a 1800 millones de personas de los cuales, más de 650 millones son obesos Desde 1975, la frecuencia se ha casi triplicado en ese año se reporta un 16% de sobrepeso pero en el 2020 el 39% de las personas adultas de 18 o más años tenían sobrepeso, y el 13% eran obesas con indices de masa corporal superiores a 35Kg/m2.
La mayoría de la población mundial vive en países donde el sobrepeso y la obesidad se cobran más vidas de personas que el sida y el cáncer juntos.
En 2020, 41 millones de niños menores de cinco años tenían sobrepeso o eran obesos y había más de 340 millones adolescentes (de 13 a 19 años) con sobrepeso u obesidad.
El apetito del ser humano al igual que los otros animales, está regido por factores intrínsecos y extrínsecos pero, en el caso de los humanos se agregan los aspectos culturales que pesan hoy en día más que los puramente fisiológicos.
Los seres humanos del mundo civilizado actualmente rara vez tienen hambre y comen por factores puramente externos como publicidad, costumbre, (ver http://www.doctorpiza.com/?p=4151) Las comidas más frecuentemente consumidas son los carbohidratos de pequeña molécula como los dulces y el sirope de maíz alto en fructosa que se incluye como espesante en gran cantidad de productos de consumo diario sin que los consumidores realmente se enteren de lo que están comiendo.
Cuando nos vamos a los alimentos cárnicos que tienen un 30% de proteína pero un alto contenido de grasa y otros productos, se prefiere las procesadas como las hamburguesas, los embutidos y otros productos.
Morgan Spurlock un cineasta norteamericano hizo un experimento en sí mismo consumiendo durante un mes alimentos de un restaurante de comida rápida en la forma en que los norteamericanos promedio los consumían y, con eso, logro ganar un 13% de peso y aumentar alarmantemente los niveles de colesterol desde 168 hasta más de 230, demostrando que con este tipo de dieta se produce un desequilibrio alimentario aun cuando la cantidad total de calorías consumidas no sea excesiva. (ver https://www.youtube.com/watch?v=TRw4iskbx44&t=1899s) y el hijo del fundador de una cadena de heladerías, John Robbins se convirtió en un promotor de dieta saludable logrando bajar su peso y mejorar su salud con solamente disminuir su peso corporal y Joe Cross, un australiano de 44 años promulgó una dieta de 6 semanas basada solamente en jugos de frutas y vegetales con lo que logró bajar más de 40 kilos y eliminar la mayor parte de los problemas de salud que padecía, incluyendo alergias cutáneas (ver https://www.youtube.com/watch?v=8o0pSnp0Xs8)
Esos casos son solamente ejemplos de cómo se puede superar el problema de la obesidad y salirse de la estadística que lleva normalmente a enfermedad cardiovascular y a muerte prematura, incluyendo el aumento en la posibilidad de padecer la diabetes como una complicación final del exceso de alimentos y sobre carga al trabajo del páncreas en su secreción de insulina.
Regresar a doctor piza a tu salud